Endometriose ist keine Laune des Körpers – sie ist eine Antwort auf jahrelange medizinische Ignoranz
Endometriose ist keine seltene Erkrankung
Endometriose ist keine seltene Erkrankung, auch wenn sie bis heute so behandelt wird. Schätzungen gehen davon aus, dass jede zehnte Frau im gebärfähigen Alter betroffen ist, manche Studien sprechen sogar von höheren Zahlen. Und dennoch vergehen im Durchschnitt sieben bis zehn Jahre, bis eine Diagnose gestellt wird. Jahre, in denen Schmerzen normalisiert, Symptome bagatellisiert und Frauen immer wieder hören: „Das ist halt die Periode“, „Da musst du durch“, „Das ist psychosomatisch“.
Endometriose ist damit nicht nur eine medizinische, sondern auch eine gesellschaftliche Erkrankung, eine, die zeigt, wie wenig Raum weibliche Schmerzrealität bis heute bekommt.
Medizinische Definition vs. systemische Realität
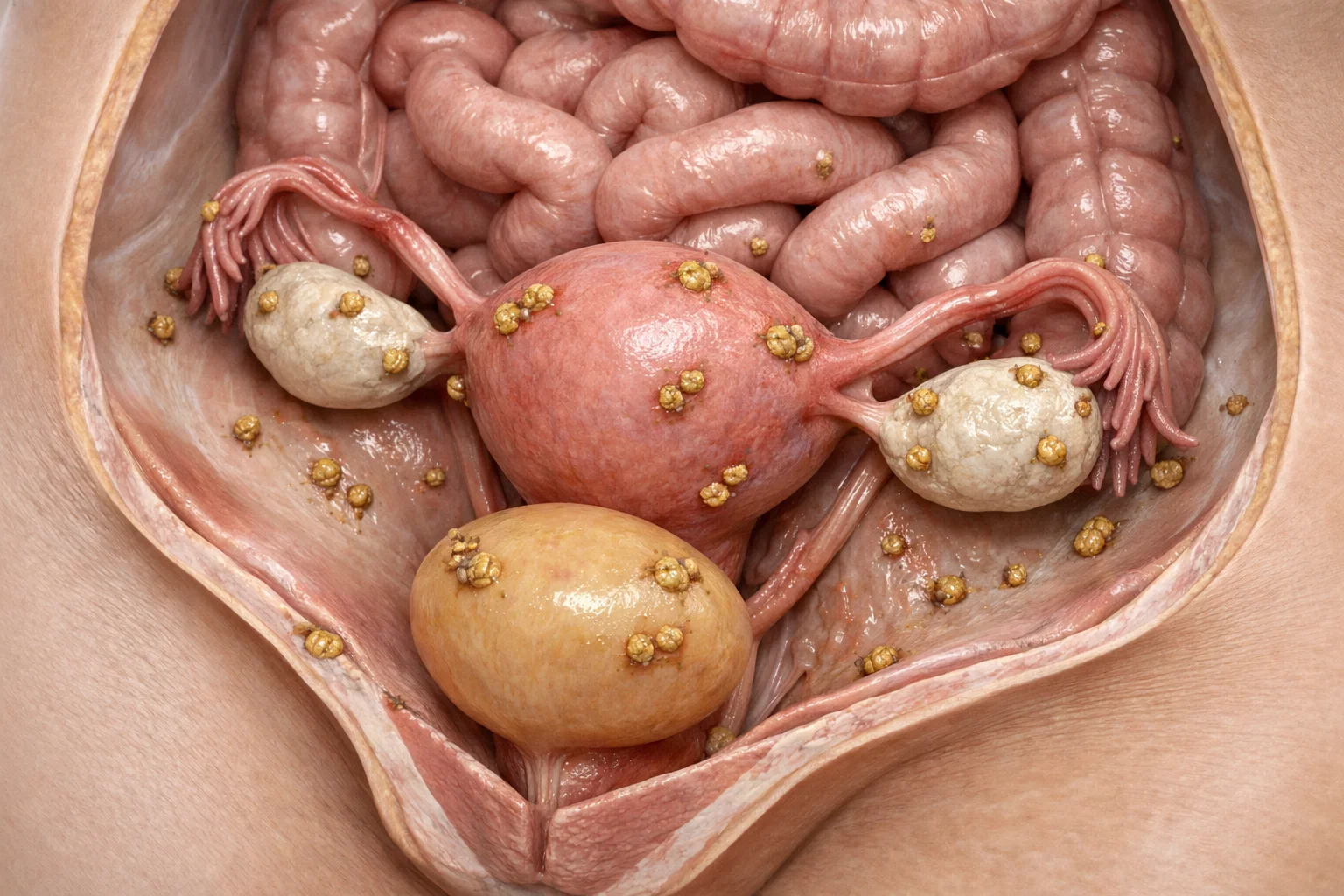
Medizinisch beschreibt Endometriose das Auftreten von gebärmutterähnlichem Gewebe außerhalb der Gebärmutter, etwa an Eierstöcken, Eileitern, Darm, Blase, Bauchfell oder sogar an weiter entfernten Orten. Dieses Gewebe reagiert auf hormonelle Schwankungen, insbesondere auf Östrogen, und kann zyklusabhängig Entzündungen, Schwellungen, Verwachsungen und starke Schmerzen verursachen.
Doch diese Definition greift zu kurz. Endometriose ist keine rein gynäkologische Erkrankung, sie ist eine systemische Entzündungserkrankung mit hormoneller, immunologischer, metabolischer und nervaler Beteiligung.
Symptome über den Unterleib hinaus
Viele Betroffene leiden nicht nur unter starken Menstruationsschmerzen, sondern auch unter chronischen Unterbauchschmerzen, Rückenschmerzen, Verdauungsproblemen, Blähungen, Durchfall oder Verstopfung, Schmerzen beim Sex, Zyklusunregelmäßigkeiten, Erschöpfung, Brain Fog, Stimmungsschwankungen und nicht selten unter unerfülltem Kinderwunsch. Dennoch werden diese Symptome oft isoliert betrachtet und behandelt, anstatt sie als Ausdruck eines gemeinsamen Systems zu verstehen, das aus dem Gleichgewicht geraten ist.
Hormonelle Unterdrückung vs. Ursachenbehandlung
Ein zentraler Punkt in der schulmedizinischen Behandlung ist bis heute die hormonelle Unterdrückung des Zyklus, meist in Form der Antibabypille oder anderer Gestagene. Die Logik dahinter ist einfach: Wenn der Zyklus ausgeschaltet wird, gibt es weniger hormonelle Schwankungen, weniger Blutungen, weniger Schmerz. Für viele Frauen bedeutet das kurzfristig tatsächlich eine Erleichterung. Doch diese Strategie behandelt Symptome, nicht Ursachen und sie ist nicht folgenlos.

Antibabypille als endokriner Eingriff
Die Antibabypille wirkt als starker Eingriff in das hormonelle System. Sie unterdrückt den natürlichen Zyklus, verändert die Kommunikation zwischen Gehirn, Eierstöcken und Nebennieren und beeinflusst Leber, Darm und Mikrobiom. Barbara O’Neill und auch andere ganzheitlich arbeitende Therapeuten weisen seit Jahren darauf hin, dass hormonelle Verhütungsmittel als endokrine Disruptoren wirken können. Das bedeutet nicht, dass jede Frau durch die Pille Endometriose entwickelt, aber sie kann bestehende Dysbalancen verstärken und ungünstige Voraussetzungen schaffen.
Östrogen & Östrogendominanz
Östrogen spielt bei Endometriose eine Schlüsselrolle. Endometrioseherde sind oft östrogensensitiv, sie wachsen und entzünden sich unter seinem Einfluss. Gleichzeitig zeigen viele Betroffene Zeichen einer sogenannten Östrogendominanz, nicht zwingend im Sinne eines absolut hohen Östrogenspiegels, sondern eines relativen Übergewichts im Verhältnis zu Progesteron. Die Pille verändert genau dieses Verhältnis. Sie liefert synthetische Hormone, die körpereigenes Progesteron unterdrücken und die natürliche Regulation aushebeln. Zudem beeinflusst sie die Leber, die für den Abbau überschüssiger Hormone verantwortlich ist, und den Darm, über den ein großer Teil dieser Hormone ausgeschieden wird.
Darmgesundheit & Östrobolom
Hier kommt ein oft übersehener Zusammenhang ins Spiel: der Darm. Der Darm ist nicht nur Verdauungsorgan, sondern ein zentrales hormonelles und immunologisches Steuerzentrum. Über das sogenannte Östrobolom, eine Gruppe von Darmbakterien, wird mitentschieden, wie viel Östrogen reaktiviert oder ausgeschieden wird. Eine gestörte Darmflora kann dazu führen, dass bereits abgebautes Östrogen wieder aktiviert und zurück in den Kreislauf geschickt wird. Das Ergebnis ist eine verstärkte hormonelle Belastung, die entzündliche Prozesse begünstigen kann.

Ernährung als langfristiger Einflussfaktor
Ernährung spielt in diesem Zusammenhang eine entscheidende Rolle, nicht als schnelle Lösung, sondern als langfristiger Einflussfaktor. Viele Ernährungsgewohnheiten unserer Zeit wirken still entzündungsfördernd, hormonell belastend oder darmirritierend. Dazu gehört insbesondere ein hoher Zuckerkonsum. Zucker beeinflusst Insulin, Insulin beeinflusst Entzündungsprozesse, und Entzündungen sind ein zentrales Element der Endometriose. Zudem verändert Zucker die Zusammensetzung des Mikrobioms, fördert bestimmte bakterielle Gruppen und verdrängt andere, was wiederum die Östrogenverarbeitung beeinflussen kann.
Alkohol, Leber & Entzündung
Auch Alkohol wird oft unterschätzt. Er belastet die Leber, genau das Organ, das für den Hormonabbau zuständig ist. Regelmäßiger Alkoholkonsum kann dazu führen, dass Östrogen langsamer abgebaut wird und länger im System verbleibt. Gleichzeitig erhöht Alkohol die Darmdurchlässigkeit, fördert stille Entzündungen und kann Schmerzen verstärken. Ein Glas mag harmlos erscheinen, doch bei einer Erkrankung, die auf kumulative Belastungen reagiert, zählt die Summe.
Fette & Entzündung
Ein weiterer Faktor ist die Qualität der aufgenommenen Fette. Transfette, stark verarbeitete Pflanzenöle und ein ungünstiges Verhältnis von Omega-6 zu Omega-3 Fettsäuren fördern entzündliche Prozesse. Viele Betroffene berichten hingegen von Verbesserungen, wenn sie auf entzündungshemmende Fette achten, etwa aus Olivenöl, Avocado, Nüssen, Samen und hochwertigen Omega-3 Quellen.
Gluten & Darmbarriere
Auch Gluten wird im Kontext von Endometriose zunehmend diskutiert. Nicht, weil Endometriose eine Zöliakie wäre, sondern weil Gluten bei manchen Frauen die Darmbarriere beeinflusst und immunologische Reaktionen triggern kann. Studien zeigen, dass ein Teil der Endometriose-Patientinnen von einer glutenreduzierten oder glutenfreien Ernährung profitiert, insbesondere wenn gleichzeitig Verdauungsbeschwerden bestehen. Das ist kein Dogma, sondern ein individueller Test wert.
Perspektivwechsel statt Symptombehandlung
Was helfen kann, ist ein Perspektivwechsel. Weg von der Frage „Wie schalten wir den Zyklus aus?“ hin zu „Warum reagiert dieses System so stark?“ Endometriose entsteht nicht über Nacht. Sie entwickelt sich in einem Milieu aus Entzündung, hormoneller Dysbalance, immunologischer Fehlregulation und oft jahrelanger Überlastung. Stress spielt dabei ebenfalls eine Rolle. Chronischer Stress beeinflusst Cortisol, Cortisol beeinflusst Progesteron, Progesteron wirkt entzündungshemmend. Gerät dieses Gleichgewicht ins Wanken, kann das Symptome verstärken.
Ganzheitliche Ansätze: Ernährung, Darm, Stress & Lifestyle
Ganzheitlich betrachtet bedeutet Unterstützung bei Endometriose daher nicht nur Schmerzmittel oder Hormone, sondern ein Zusammenspiel aus Ernährung, Darmgesundheit, Stressregulation, Schlaf, Bewegung und einem bewussteren Umgang mit hormonellen Eingriffen. Nicht jede Frau muss die Pille verteufeln oder sofort absetzen, aber jede Frau sollte informiert entscheiden dürfen und die Zusammenhänge kennen.
Gesellschaftliche Dimension & Unsichtbarkeit
Besonders wichtig ist auch die gesellschaftliche Dimension. Endometriose wird oft unsichtbar gemacht, weil sie nicht immer nach außen sichtbar ist. Frauen funktionieren weiter, gehen arbeiten, kümmern sich um Familie, während sie innerlich kämpfen. Schmerz wird normalisiert, Leid individualisiert. Dabei braucht es mehr Aufklärung, mehr Forschung und vor allem mehr Zuhören.
Schlussgedanken: Ganzheitlich sehen, nicht nur behandeln
Endometriose ist keine „Frauenkrankheit“, die man hinnehmen muss. Sie ist ein Signal des Körpers, dass etwas aus dem Gleichgewicht geraten ist. Dieses Signal ernst zu nehmen, bedeutet nicht, schulmedizinische Maßnahmen pauschal abzulehnen, sondern sie zu ergänzen, zu hinterfragen und in einen größeren Zusammenhang zu stellen.
Ganzheitliche Betrachtung heißt nicht alternativ statt medizinisch, sondern umfassend statt reduziert.
Vielleicht ist der wichtigste Schritt für viele Betroffene nicht die perfekte Ernährung oder das eine Supplement, sondern das Gefühl, endlich gesehen zu werden. Zu verstehen, dass ihre Schmerzen real sind, dass ihr Körper nicht „übertreibt“ und dass Heilung oft ein Prozess ist, kein schneller Eingriff.
Endometriose verlangt Zeit, Geduld und Respekt vor der Komplexität des weiblichen Körpers – etwas, das wir als Gesellschaft dringend neu lernen müssen.
Quellen
- Endometriose als systemische Entzündungserkrankung
https://pubmed.ncbi.nlm.nih.gov/33640070
(Endometriose als chronisch‑entzündliche Erkrankung: klinische Herausforderungen und systemische Merkmale)
2. Rolle von Östrogen & Östrogendominanz
https://pmc.ncbi.nlm.nih.gov/articles/PMC7215544
(Hormonelle Regulation und Endometrioseprogression sowie Östrogenabhängigkeit von Endometrioseherden)
3. Antibabypille & hormonelle Disruption
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC8353973/ (Orale Kontrazeptiva und hormonelle Langzeiteffekte)
https://www.frontiersin.org/articles/10.3389/fendo.2020.00252/full (Endokrine Disruptoren und hormonelle Erkrankungen)
https://pubmed.ncbi.nlm.nih.gov/32711116/ (Hormonelle Verhütung und Veränderungen im Immunsystem)
4. Darm, Mikrobiom & Östrobolom
(https://pubmed.ncbi.nlm.nih.gov/34718567/ The role of gut and genital microbiota and the estrobolome in endometriosis, infertility and chronic pelvic pain
https://pubmed.ncbi.nlm.nih.gov/40692689
Impact of gut microbiota on endometriosis: linking physical injury to mental health
https://www.frontiersin.org/journals/microbiology/articles/10.3389/fmicb.2025.1552134/full
Association between endometriosis and gut microbiota: systematic review and meta-analysis
5. Ernährung, Zucker & Entzündung
https://pubmed.ncbi.nlm.nih.gov/36875844
Nutrition in the prevention and treatment of endometriosis: A review
https://pmc.ncbi.nlm.nih.gov/articles/PMC10967113
Causal effects of glycemic traits and endometriosis: a bidirectional and multivariate mendelian randomization study
6. Alkohol, Leber & Hormonabbau
https://journals.viamedica.pl/ginekologia_polska/article/view/103148
The influence of ethanol consumption on a course of endometriosis
7. Gluten, Darmbarriere & Endometriose
https://impact.ed.ac.uk/research/endometriosis-research-shows-changing-diet-may-help
Verbesserung von Endometriose-Symptomen durch u.a. glutenfreie Ernährung
https://pmc.ncbi.nlm.nih.gov/articles/PMC11959439
Dietary Modification and Supplement Use For Endometriosis Pain
8. Omega-3, Entzündungshemmung & Schmerzen
Effect of omega-3 polyunsaturated fatty acid on endometriosis
9. Stress, Cortisol & Progesteron
https://www.researchgate.net/publication/38082762_Sex_Hormones_and_Mood_in_the_Perimenopause
Sex Hormones and Mood in the Perimenopause ((Schmidt PJ, Rubinow DR. Ann N Y Acad Sci. 2009;1179:70–85)
https://www.sciencedirect.com/science/article/abs/pii/S1567576924004600
Stress, pain, anxiety, and depression in endometriosis–Targeting glial activation and inflammation
10. Verzögerte Diagnose & gesellschaftliche Dimension
https://www.liebertpub.com/doi/10.1177/15409996251380129
Endometriosis Diagnostic Delay and Its Correlates: Results from the ComPaRe-Endometriosis Cohort
https://pmc.ncbi.nlm.nih.gov/articles/PMC11106211
Loneliness and Perceived Social Support in Endometriosis: The Roles of Body Image Disturbance and Anticipated Stigma