Ich war ehrlich überrascht über die vielen Reaktionen zu meinem Endometriose-Artikel und wie sehr sich mehr Sichtbarkeit gewünscht wird, was aber wiederum sehr verständlich ist. Und da Endometriose auch öfter zuerst als Depression diagnostiziert wird, wenn Ärzte nicht mehr weiterwissen, ist es nur konsequent, dass wir das Thema Depression nun ebenfalls ganzheitlich betrachten.
Depression ist kein Zeichen von Schwäche, sie ist ein Alarmzustand
Depression wird noch immer oft reduziert auf „chemisches Ungleichgewicht im Gehirn“, „zu wenig Serotonin“ oder „mentale Schwäche“. Solche Erklärungen wirken einfach, trösten aber nicht, und sie helfen Betroffenen nicht wirklich, weil sie die körperlichen Ursachen außer Acht lassen.
Forschung und Praxis zeigen längst: Depression ist häufig eine körperliche Reaktion, ein Alarmzustand, den der Körper sendet, wenn mehrere Systeme aus dem Gleichgewicht geraten. Chronische Entzündung, hormonelle Dysbalancen, Darm-Mikrobiom-Veränderungen, Nervensystem-Dauerstress und medizinisches Nicht-gesehen-Werden können depressive Symptome auslösen oder verstärken.
Viele Frauen mit Endometriose erleben dies direkt: Wenn die Schmerzen und Dysbalancen ignoriert werden, wird häufig erst die Diagnose Depression gestellt, als Ersatzdiagnose, weil niemand sonst die Ursache sieht. Auch bei Männern und Nicht-Endometriose-Betroffenen sind die Mechanismen ähnlich: Der Körper sendet Signale, die oft als „psychisch“ etikettiert werden, statt als Warnsystem für körperliche Fehlsteuerung.
Darm, Ernährung und Nährstoffe, die Basis für Stimmung
Ein zentraler Hebel für depressive Symptome ist der Darm. Studien zeigen, dass Menschen, die viel industriell verarbeitete Nahrung, Zucker und frittierte Lebensmittel konsumieren, ein deutlich verändertes Mikrobiom haben. Dieses beeinflusst Entzündungen, Neurotransmitter, Hormone und sogar die Stressreaktion.
- Serotoninproduktion: 90 % des Serotonins wird im Darm gebildet. Ein geschädigtes Mikrobiom bedeutet weniger Rohmaterial für Serotonin und damit weniger Stabilität für Stimmung, Schlaf und Motivation.
- Entzündungsprozesse: Zucker und Transfette fördern stille Entzündungen. Diese wirken direkt auf das Gehirn, modulieren Neurotransmitter und verschlechtern die Stressresistenz.
- Blutzuckerschwankungen: Häufige Zuckeraufnahme verursacht Insulinspitzen und -täler. Das belastet das Nervensystem, steigert Müdigkeit, Heißhunger und kann depressive Verstimmungen verstärken.
Wer Depression ganzheitlich begegnen will, muss Ernährung als grundlegenden Baustein für Heilung verstehen, nicht nur als „nice to have“.
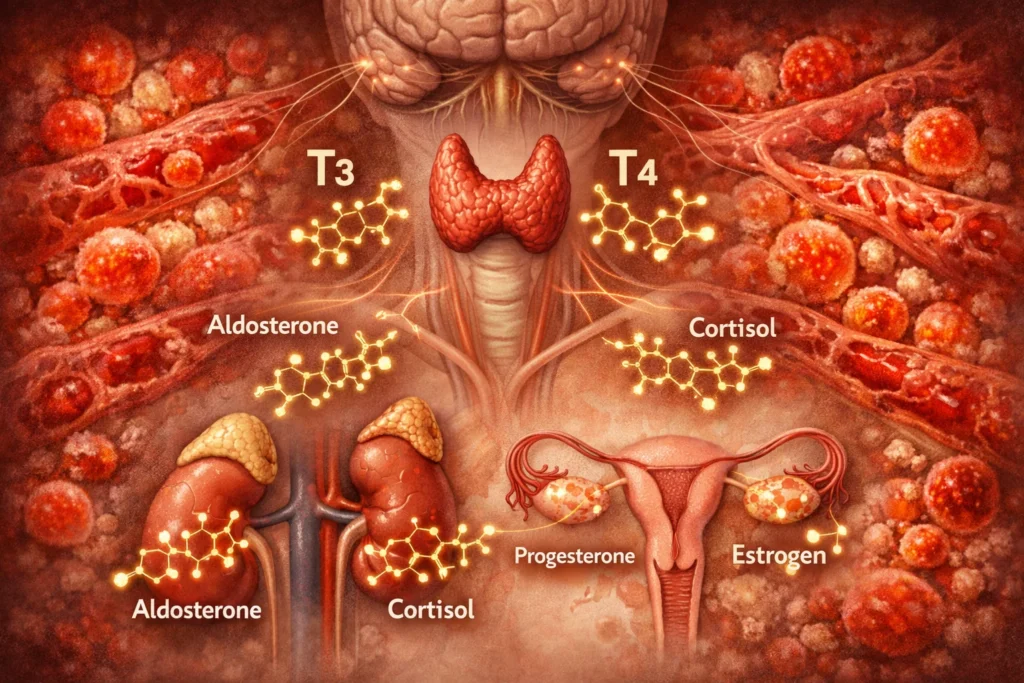
Hormonelle Dysbalancen und chronische Entzündung
Hormone steuern nicht nur Fortpflanzung, sondern auch Energie, Stressantwort, Schlaf und Stimmung. Ein Ungleichgewicht, sei es Östrogen/Progesteron, Cortisol oder Testosteron, kann depressive Symptome massiv beeinflussen.
- Cortisol: Chronischer Stress erhöht Cortisol, das wiederum Progesteron senkt. Progesteron wirkt entzündungshemmend und stabilisiert Stimmung.
- Östrogendominanz: Ein relatives Übergewicht von Östrogen kann die Stimmung destabilisieren, Entzündungen verstärken und Schlaf stören.
- Inflammation: Überschüssiger Zucker, schlechte Fette, Bewegungsmangel und Schlafdefizit erzeugen einen chronischen Entzündungszustand. Entzündungsmarker wie CRP oder Interleukine sind bei vielen Menschen mit Depression erhöht.
Depression wird so zu einer körperlichen Reaktion auf systemische Dysbalance, nicht zu einem Zeichen von Charakterschwäche.
5‑HTP: Natürliche Unterstützung für Serotonin
Bevor es moderne Antidepressiva gab, wurde 5‑HTP genutzt, um Serotonin direkt zu erhöhen. Es passiert die Blut-Hirn-Schranke sofort und liefert dem Körper die direkte Basis für Serotonin. Studien zeigen, dass 5‑HTP bei leichter bis mittlerer Depression ähnlich wirken kann wie frühe Antidepressiva, jedoch ohne Abhängigkeitspotenzial.
Wichtig: Wer bereits Antidepressiva nimmt und erwägt, parallel 5‑HTP einzusetzen, sollte das nur in Absprache mit einem Arzt tun. 5‑HTP kann den Serotoninspiegel erhöhen, wirkt aber direkt und unabhängig von den Rezeptoren, die Antidepressiva beeinflussen. Eine gleichzeitige Einnahme von Antidepressiva und 5‑HTP kann gefährlich sein, da der Serotoninspiegel zu stark ansteigen kann, dies wird als Serotonin-Syndrom bezeichnet. Dabei kann es zu Symptomen wie Unruhe, Zittern, stark erhöhter Herzfrequenz, Fieber, Schwitzen, Muskelkrämpfen und im schlimmsten Fall zu lebensbedrohlichen Zuständen kommen. Deshalb gilt: Schrittweises Ausschleichen der Antidepressiva, erst danach kontrolliertes Beginnen mit 5‑HTP und immer unter ärztlicher Begleitung.
Nährstoffe, die das Gehirn stabilisieren und warum das Zusammenspiel entscheidend ist
Vor jeder Intervention, auch mit 5‑HTP, sollte ein Nährstoff-Check erfolgen. Viele Neurotransmitter, Hormone und Enzymsysteme hängen voneinander ab. Fehlt nur ein Baustein, können andere nur begrenzt wirken.
- Magnesium beruhigt das Nervensystem, reguliert Stressreaktionen und unterstützt Schlafqualität.
- B1, B6, B12 sind essenziell für die Herstellung von Serotonin, Dopamin, GABA und Noradrenalin; ohne sie können Signale zwischen Nervenzellen nicht optimal übertragen werden.
- Zink ist wichtig für Neurotransmitterfunktionen, Rezeptoraktivität und Hormonbalance; unterstützt die Regulierung von Stresshormonen.
- Eisen ist notwendig für die Sauerstoffversorgung des Gehirns; ein Mangel führt zu Müdigkeit, Konzentrationsproblemen und einer reduzierten Neurotransmitterproduktion.
- Jod spielt eine zentrale Rolle für Schilddrüsenhormone, die Stoffwechsel, Energie und Stimmung beeinflussen.
- Folsäure beteiligt an der Synthese von Serotonin, Dopamin und Noradrenalin; wirkt synergistisch mit B12 und B6.
- Vitamin D wirkt regulierend auf Entzündungsprozesse, unterstützt das Immunsystem und beeinflusst Neurotransmitter-Rezeptoren.
- Vitamin C ist ein Antioxidans, schützt Nervenzellen, unterstützt die Umwandlung von Dopamin zu Noradrenalin.
- Omega-3-Fettsäuren sind essenziell für Zellmembranen der Nervenzellen, wirken entzündungshemmend und beeinflussen Signalübertragung.
Diese Nährstoffe greifen ineinander: B-Vitamine arbeiten eng zusammen, Omega-3-Fettsäuren sorgen für die optimale Membranstruktur, Vitamin D moduliert Entzündungsprozesse, Magnesium unterstützt Enzyme, die Neurotransmitter aktivieren. Ein Ungleichgewicht oder Mangel kann die Wirksamkeit jeder Therapie, sei es 5‑HTP, Psychotherapie oder medikamentöse Unterstützung, erheblich einschränken.
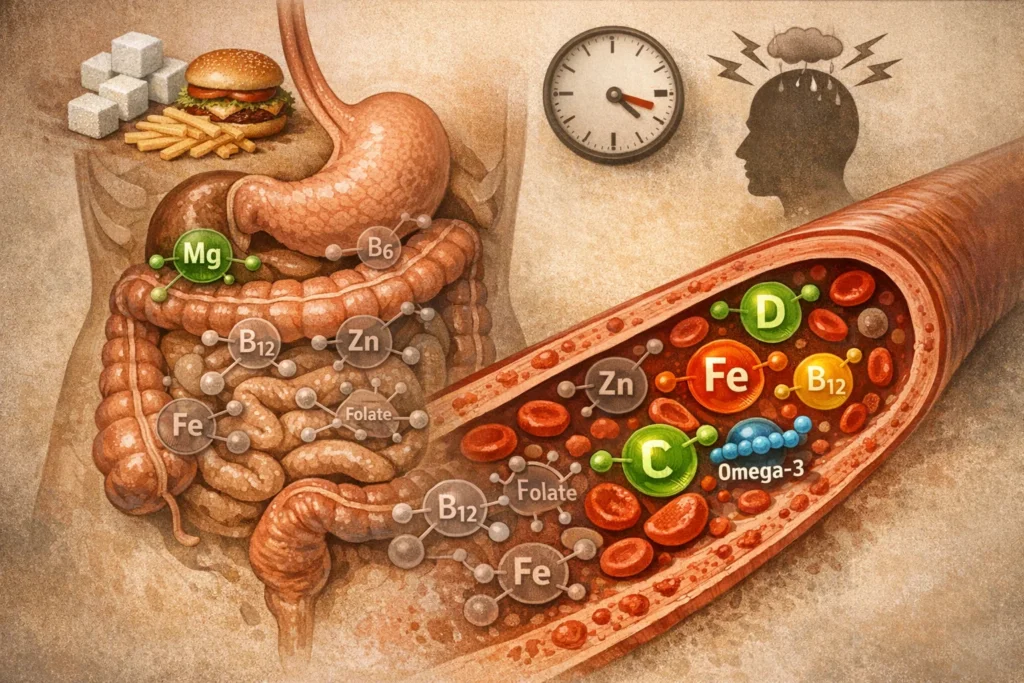
Ursachen für Mangel:
- Ungünstige Ernährung (zu viel Zucker, zu wenig Vollwertkost)
- Chronische Entzündung oder Darmdysbiose (führt zu schlechter Resorption)
- Medikamente (z. B. Protonenpumpenhemmer, Antidepressiva, bestimmte Antibiotika)
- Chronischer Stress (erhöht Verbrauch und reduziert Aufnahme)
- Genetische Unterschiede oder hormonelle Dysbalancen
Die Konsequenz: Wer die Balance dieser Nährstoffe herstellt, kann die körpereigenen Systeme stabilisieren, den Neurotransmitteraufbau fördern und die Grundlage für eine nachhaltige Verbesserung der Stimmung legen, egal, ob zusätzlich medikamentös unterstützt oder ganzheitlich behandelt wird.
Antidepressiva: Wirkung und Einschränkungen
Antidepressiva können zwar in vielen Fällen sehr hilfreich sein, insbesondere, wenn depressive Symptome stark ausgeprägt sind, wirken aber vor allem symptomatisch: Sie beeinflussen die Signalübertragung im Gehirn und können kurzfristig Stimmung und Antrieb stabilisieren. Gleichzeitig lösen sie aber nicht die zugrunde liegenden Ursachen wie chronische Entzündungen, hormonelle Dysbalancen, Darmdysbiose oder Nährstoffmängel.
Dennoch ist ein wichtiger Punkt, den viele Menschen nicht kennen die Tatsache, dass Antidepressiva nicht abrupt abgesetzt werden können, ohne dass Entzugssymptome auftreten. Das bedeutet, der Körper gewöhnt sich an die Medikamente, und ein schrittweises Ausschleichen unter ärztlicher Begleitung ist notwendig. Dieses Phänomen wird manchmal fälschlich als „Sucht“ bezeichnet, korrekt ist aber: Der Körper passt sich an die Substanz an, und ein zu schnelles Absetzen führt zu Beschwerden, die ärztlich überwacht werden müssen.
Lebensstil, Stressmanagement und Schlaf, die unterschätzten Hebel
Chronischer Stress ist bei Depressionen ein zentraler Verstärker. Er aktiviert dauerhaft die Hypothalamus-Hypophysen-Nebennieren-Achse (HPA-Achse), was zu erhöhtem Cortisol führt. Ein dauerhaft erhöhter Cortisolspiegel blockiert die Regeneration des Nervensystems, hemmt die Neurogenese im Hippocampus und verschiebt hormonelle Achsen wie Progesteron/Östrogen oder Testosteron. Langfristig kann das zu Schlafstörungen, Antriebslosigkeit, kognitiven Problemen und einer erhöhten Anfälligkeit für depressive Episoden führen.
Schlaf ist dabei kein Luxus, sondern ein zentraler Bestandteil der Heilung. Während tiefer Schlafphasen werden Neurotransmitter wie Serotonin und Dopamin reguliert, das Immunsystem entlastet, Entzündungen abgebaut und das Gehirn „gereinigt“, Prozesse, die bei chronischem Schlafmangel stark eingeschränkt sind. Jede Stunde Schlafverlust wirkt sich direkt auf Stimmung, Konzentration, Reizbarkeit und die Fähigkeit zur Stressbewältigung aus.
Bewegung ist ein weiterer Hebel, der unterschätzt wird. Schon moderate körperliche Aktivität, etwa 20–30 Minuten zügiges Gehen, Radfahren oder Yoga, steigert die Serotoninproduktion, unterstützt das Wachstum neuer Nervenzellen (Neurogenese), reduziert Entzündungen und verbessert die Blutzuckerregulation. Besonders wirksam ist ein Mix aus Ausdauer, Kraft und achtsamer Bewegung, da unterschiedliche Mechanismen im Gehirn aktiviert werden.
Stressmanagementstrategien sind essenziell, um den Teufelskreis von Überforderung, Schlafmangel und chronischer Entzündung zu durchbrechen. Dazu gehören:
- Atemtechniken und Meditation senken den Cortisolspiegel, verbessern die Herzfrequenzvariabilität und fördern Entspannung.
- Ein Strukturierter Tagesablauf mit regelmäßigen Mahlzeiten, Bewegung und Schlafzeiten stabilisieren biologische Rhythmen.
- Soziale Unterstützung wie Austausch, Zuhören und sich gesehen fühlen reduzieren Stress und aktivieren Belohnungssysteme im Gehirn.
- Pausen und bewusstes Abschalten wie handyfreie Zeit, Naturkontakte, Hobbys; all das sind Maßnahmen, die das Nervensystem regenerieren lassen.
Wer Depression ganzheitlich begegnen möchte, darf diese Faktoren nicht vernachlässigen. Sie sind keine „nice-to-have“-Extras, sondern zentrale Bausteine, die Neurotransmitterproduktion, Hormonausgleich, Darmfunktion und Immunsystem direkt beeinflussen. Kombination aus stabiler Schlafhygiene, regelmäßiger Bewegung und gezieltem Stressabbau kann die Wirksamkeit von Therapien, sei es medikamentös, psychotherapeutisch oder mit Nährstoffunterstützung, deutlich erhöhen.
Gesellschaftliche Dimension und Gesehenwerden
Depression bleibt oft unsichtbar. Betroffene funktionieren im Alltag, verstecken Symptome und erleben häufig, dass ihr Leiden nicht ernst genommen wird. Kommentare wie „Stell dich nicht so an“ oder „Das wird schon wieder“ begegnen vielen, selbst von nahestehenden Menschen. Diese unterschwellige Abwertung verstärkt Angst, Scham und Isolation, und genau diese Angst hält viele davon ab, sich offen Hilfe zu suchen oder ihre Symptome anzusprechen.
Diese dauerhafte innere Anspannung bleibt jedoch nicht folgenlos, denn sie hält den Körper in einem Zustand chronischer Alarmbereitschaft, in dem Stresshormone wie Adrenalin und Cortisol dauerhaft erhöht sind. Ein solcher Zustand ist kurzfristig überlebenssichernd, wird aber bei chronischer Aktivierung zur Belastung: Er bindet Energie, verschiebt Prioritäten im Stoffwechsel und beeinträchtigt zahlreiche körperliche Abläufe, sodass Regeneration, Hormonbalance, Neurotransmitterbildung und selbst die sinnvolle Nutzung vorhandener Nährstoffe zunehmend erschwert werden. Der Körper arbeitet dann nicht mehr im Modus der Heilung, sondern im Modus des Durchhaltens, selbst dann, wenn objektiv ausreichend Ressourcen vorhanden wären.
Sichtbarkeit und das Gefühl, ernst genommen zu werden, sind daher zentrale Heilfaktoren, fast genauso wichtig wie medizinische Maßnahmen. Wenn Menschen erleben, dass ihr Körper und ihre Psyche auf Belastungen reagieren, dass ihre Symptome real sind und ihre Erfahrungen gültig, entsteht Raum für Selbstfürsorge, Neubewertung und die Bereitschaft, Schritte zur Besserung zu gehen.
Depression verlangt Zeit, Geduld und Respekt vor der Komplexität des menschlichen Körpers, und von der Gesellschaft ein Umdenken: weg von Schuld- und Leistungszuweisungen, hin zu Verständnis, Offenheit und der Anerkennung, dass psychische Belastungen echte, körperlich und biochemisch nachvollziehbare Reaktionen sind.
Dich interessieren meine Themen und du möchtest nichts verpassen? Dann abonniere meinen Newsletter und du erhältst interessante Informationen rund um das Thema „Krankheiten ganzheitlich betrachtet“ in dein Postfach, wenn ein neuer Blogbeitrag erscheint.
Quellen
Darm, Ernährung und Mikrobiom:
Die Mikrobiom-Gehirn-Achse: Der Einfluss der Darmgesundheit auf Depressionen
https://jms.ump.edu.pl/index.php/JMS/article/view/1173
Ernährung, Zucker und frittierte Lebensmittel bei Depression:
The association between diet quality, dietary patterns and depression in adults: a systematic review
https://link.springer.com/article/10.1186/1471-244X-13-175
Association of sugar consumption with risk of depression and anxiety: a systematic review and meta-analysis
https://link.springer.com/article/10.1186/s12888-024-05531-7
Association between junk food consumption and mental health problems in adults: a systematic review and meta-analysis
https://pubmed.ncbi.nlm.nih.gov/38867156
Serotoninproduktion im Darm:
The Relationship Between the Serotonin Metabolism, Gut-Microbiota and the Gut-Brain Axis
https://pubmed.ncbi.nlm.nih.gov/31345143
Indigenous bacteria from the gut microbiota regulate host serotonin biosynthesis
https://pmc.ncbi.nlm.nih.gov/articles/PMC4393509
Hormonelle Dysbalancen und Entzündung:
Meta-Analysen zu HPA-Aktivität und Depression: https://pubmed.ncbi.nlm.nih.gov/29150144/
Östrogendominanz und Stimmung / hormonelle Einflüsse auf Depression
Geschlechtsunterschiede bei Depression: klinische Perspektiven
https://pubmed.ncbi.nlm.nih.gov/30601706
Premenstrual syndrome and premenstrual dysphoric disorder: definitions and diagnosis
https://pubmed.ncbi.nlm.nih.gov/31021735/
Stimmung, Wechseljahre und Hormone – Evidenz für die Behandlung mit Estradiol
https://pubmed.ncbi.nlm.nih.gov/27047275/
Entzündung und Depression: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4080723/
5‑HTP und Serotonin:
Tryptophan and 5‑Hydroxytryptophan for depression https://pubmed.ncbi.nlm.nih.gov/11869656/
Systematische Übersicht und Meta‑Analyse zu 5‑HTP bei Depression
https://pubmed.ncbi.nlm.nih.gov/31504850
The Serotonin Syndrome: From Molecular Mechanisms to Clinical Practice
https://pmc.ncbi.nlm.nih.gov/articles/PMC6539562
Nährstoffe und Neurotransmitter:
Zink, Magnesium, Selen und Depression: ein Überblick über Evidenz, potenzielle Mechanismen und Implikationen https://pmc.ncbi.nlm.nih.gov/articles/PMC5986464/
Vitamin‑D‑Supplementierung bei depressiven Symptomen: ein systematischer Review und Meta‑Analyse randomisierter kontrollierter Studien
https://pubmed.ncbi.nlm.nih.gov/24632894
Meta‑Analyse und Meta‑Regression zur Supplementierung mit Omega‑3‑Mehrfachung gesättigten Fettsäuren bei Major Depression
https://pubmed.ncbi.nlm.nih.gov/26978738
Der Zusammenhang zwischen Folsäure und Depression: Eine Meta‑Analyse
https://pubmed.ncbi.nlm.nih.gov/28759846
Antidepressiva und Ausschleichen:
Antidepressiva‑Absetzsyndrom https://pubmed.ncbi.nlm.nih.gov/38620563/
Stress, Schlaf, Bewegung:
Die HPA‑Achse als Ziel bei Depression https://pubmed.ncbi.nlm.nih.gov/37581323/
Schlafmangel, Neurotransmitter und Stimmung:
Schlafmangel und Depression: Eine bidirektionale Beziehung https://pmc.ncbi.nlm.nih.gov/articles/PMC4318605/
Bewegung, Neurogenese und Depression:
Antidepressiva‑ähnliche Effekte von Bewegung: Hinweise auf eine Neurogenese‑Hypothese im Erwachsenenalter https://pmc.ncbi.nlm.nih.gov/articles/PMC1413959/
Gesellschaftliche Dimension / Gesehenwerden:
Stigma gegenüber Depression und dessen Einfluss auf die Absicht, Hilfe in Anspruch zu nehmen
https://pubmed.ncbi.nlm.nih.gov/16403038/ Soziale Isolation und Einsamkeit und ihr Zusammenhang mit psychischer Gesundheit und kognitiven Funktionen https://pmc.ncbi.nlm.nih.gov/articles/PMC9938924/